Profity z profilaktyki
Profity z profilaktyki
Ograniczona obecność działań profilaktycznych w polskiej polityce zdrowotnej nie jest przypadkowa. Wyraża ona głębsze deficyty naszego systemu społecznego.
Przede wszystkim zapobiegać – to częste zalecenie w kontekście problemów społecznych i indywidualnych. Profilaktykę może być odnoszona do wielu obszarów polityki publicznej, ale szczególną popularność zyskuje w polityce zdrowotnej. Profilaktykę zdrowotną rozumie się zazwyczaj jako wczesne wykrywanie choroby lub czynników ryzyka w celu zapobiegnięcia jej powstaniu lub rozwojowi. Mówiąc dokładniej, profilaktyka to zespół działań zapobiegawczych: edukacyjnych i medycznych, które mają przeciwdziałać konkretnym chorobom1. W ramach tej kategorii wyróżnia się szereg faz, zależnych od stadium choroby.
Fazy profilaktyki
- Profilaktyka wczesna – mająca na celu utrwalenie prawidłowych wzorców zdrowego stylu życia i zapobieganie szerzeniu się niekorzystnych wzorców zachowań w odniesieniu do osób zdrowych;
- Profilaktyka pierwotna (I fazy) – mająca na celu zapobieganie chorobie poprzez kontrolowanie czynników ryzyka w odniesieniu do osób narażonych na nie;
- Profilaktyka wtórna (II fazy) – zapobieganie konsekwencjom choroby poprzez jej wczesne wykrycie i leczenie (badania przesiewowe, mające na celu wykrycie osób chorych);
- Profilaktyka III fazy, której działania zmierzają w kierunku zahamowania postępów choroby oraz ograniczenia powikłań.
Profilaktyka wczesna nie przez wszystkich jest uważana za element profilaktyki właściwej. Jednak bynajmniej nie znaczy to, że można ją bagatelizować. To właśnie obecność w społecznej świadomości zasad zdrowego stylu życia i czynników będących zagrożeniem dla zdrowia stanowi bodaj najtrwalsze podłoże dla poddawania się przez obywateli działaniom profilaktyki właściwej. Stąd też warto patrzeć na profilaktykę w ramach szerszej kategorii prewencyjnej polityki zdrowotnej, której jednym z instrumentów jest edukacja zdrowotna.
Znaczenie profilaktyki nie wynika wyłącznie z uniwersalnej zasady, że łatwiej zapobiegać niż później prowadzić działania naprawcze, gdy negatywne zjawisko już się rozwinie. Jej wagę możemy też wyprowadzić ze struktury czynników, które warunkują zdrowie. Wiele klasyfikacji rozwija sformułowaną w latach 70. w raporcie kanadyjskiego ministra zdrowia, Marca Lalonde’a, koncepcję „pól zdrowia”. Z opracowania wynikało, że na zdrowie publiczne wpływ mają (w kolejności według rangi czynnika): styl życia, środowisko fizyczne, uwarunkowania genetyczne i dopiero na końcu system służby zdrowia (patrz diagram).
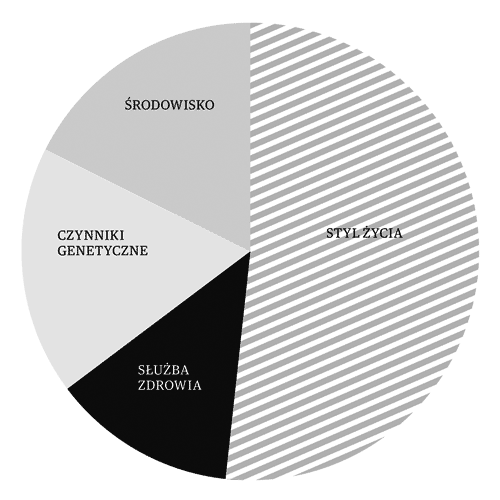
Przyjęcie takiej perspektywy prowadzi do wniosku, że nasze zdrowie w decydującej mierze zależy od tego, w jaki sposób żyjemy i czy podejmujemy zawczasu działania na rzecz ograniczenia ryzyka choroby.
Wspólna odpowiedzialność
Pojawia się jednak pytanie, czy to, jak żyjemy, zależy tylko od nas samych? W neoliberalnej doktrynie uważa się, że zasadniczo tak. Zatem każdy musi dbać o zdrowie i ponosić odpowiedzialność za swoje decyzje. Toteż państwowe działania na rzecz zmiany zachowań zdrowotnych są niepotrzebne, a wręcz ryzykowne, mogą bowiem prowadzić do narzucania jednostkom wzorców postępowania, tłamsząc ich indywidualną wolność wyboru.
Bardziej rozsądne wydaje się stanowisko, które dopuszcza, a nawet zaleca stymulowanie określonych zachowań prozdrowotnych poprzez inicjatywy sektora publicznego. Ważne jednak, żeby nie był to bezwarunkowy przymus, a raczej system bodźców zachęcających lub zniechęcających do danych zachowań. Przede wszystkim zaś ważna jest dystrybucja informacji oraz usług diagnostycznych i doradczych. Szereg przesłanek uzasadnia tezę, że profilaktyka zdrowia to nie tylko kwestia indywidualna czy kulturowa – tj. zależna od systemu norm i wzorców postępowania danej społeczności – ale także systemowo-polityczna.
Po pierwsze, nasze życie nie zależy tylko od nas samych. Istotne są również warunki w znacznej mierze niezależne od jednostek (jak status rodziny czy miejsce zamieszkania) i z którymi nieraz – wbrew wizji w pełni mobilnej, elastycznej jednostki – wiążą nas tożsamości, emocje czy zobowiązania. Społeczeństwo, szanując to, powinno za pomocą instytucji państwa dążyć, żeby owe uwarunkowania w jak najmniejszym stopniu determinowały dostęp do praw społecznych, m.in. prawa do zdrowia.
Po drugie, w pełni racjonalny wybór uniemożliwia ograniczona dostępność informacji, a także możliwości zweryfikowania ich rzetelności. Aby jednostki szukające wiedzy na temat zdrowego trybu życia nie były wydane na pastwę sił rynkowych, które w pogoni za zyskami rozpowszechniają także nierzetelne informacje – potrzebne są programy organizowane, sponsorowane lub przynajmniej akredytowane przez instytucje publiczne.
Po trzecie, państwo powinno mieć możliwość wdrażania takich programów ze względu na to, że jest wciąż odpowiedzialne za zapewnienie opieki zdrowotnej. Jeśli oczekujemy, że państwo wspomoże nas w obliczu utraty zdrowia, powinniśmy dać mu instrumenty, by mogło pośrednio zabezpieczyć się, a bezpośrednio nas, przed zaistnieniem owego ryzyka socjalnego, którego koszt będzie musiało ponieść.
Zachowania prozdrowotne i funkcjonowanie służby zdrowia wpływają na siebie wzajemnie. To, jak dbamy o zdrowie, wpływa na skalę i strukturę dolegliwości, na które odpowiada opieka medyczna. Z drugiej jednak strony, funkcjonowanie służby zdrowia wpływa na to, jak korzystamy z profilaktyki. Nie dość rozwinięta infrastruktura i niekorzystna pozycja pacjenta w systemie mogą ograniczać skłonność do poddawania się profilaktycznym badaniom przesiewowym, mającym na celu wczesne wykrycie ewentualnej choroby.
Widzimy zatem, że wyodrębnione uprzednio „pola zdrowia” nie są wyizolowanymi obszarami, lecz płaszczyznami przylegającymi, a nieraz wręcz nakładającymi się na siebie i powiązanymi siecią zależności. Owe zależności powinny być kształtowane w sposób świadomy w ramach jasnej i całościowej wizji polityki zdrowotnej państwa. Profilaktyka, zwłaszcza w formie poddawania się badaniom skriningowym, jest tym mechanizmem, który najsilniej integruje sposób życia z systemem opieki zdrowotnej.
Warto zwrócić uwagę na jeszcze jeden aspekt profilaktyki. Jak pisze D. Seredyńska, Samoopieka, do której możemy zaliczyć badania profilaktyczne, jest jedną z form udziału społeczeństwa w polityce prozdrowotnej państwa. Oparta na ogólnych zasadach Zdrowia dla Wszystkich pozwala mieć udział w podejmowaniu decyzji2. Wpisuje się ona we współczesny paradygmat tzw. aktywnej polityki społecznej, której powodzenie uzależnia się od współpracy służb społecznych z beneficjentami. Jednocześnie w Polsce tego rodzaju „partycypacyjne” podejście napotyka wciąż pewne bariery, zarówno instytucjonalne, jak i mentalne – nie tylko po stronie obywateli-pacjentów, ale także decydentów. Jesteśmy przyzwyczajeni do patrzenia na chorobę w wąskim, medycznym sensie, a po drugie jako coś, co się nam przytrafia w niewielkim związku z warunkami i sposobem życia. To zakorzenione myślenie części społeczeństwa można jednak zmienić.
Finlandia i inni
Strategia profilaktyczna powinna być zorientowana zadaniowo, a nie resortowo. Takie zadaniowe myślenie powinno integrować podmioty wielu sektorów i to na różnych szczeblach, ale w ramach skoordynowanej strategii. Przykładów takich programów dostarcza Finlandia, której społeczeństwo jeszcze kilka dekad temu cechował niezdrowy tryb życia i związane z tym np. wysokie wskaźniki otyłości i chorób układu krążenia. W połowie lat 70. postanowiono to zmienić, inicjując kompleksowy program promocji zdrowia.
Jednym z jego elementów było wprowadzenie tzw. recept na ruch, polegających na tym, że lekarz zapisywał pacjentowi nie tylko lekarstwo, ale także odpowiednie ćwiczenia i działania na rzecz zdrowia. Strategia wykorzystywała również wiele innych instrumentów – poczynając od prawnych (jak zakaz reklamowania wyrobów tytoniowych czy nakaz sprzątania śniegu przed domami przez samych mieszkańców), przez informacyjne aż po finansowe (przekazanie samorządom środków na promocję aktywności fizycznej). Jej cele realizowano m.in. poprzez budowę basenów i ścieżek rowerowych, nakłady na dodatkowe oświetlenie, aby można było przebywać na powietrzu do późnych godzin (w Finlandii w okresie zimowym zmierzch zapada bardzo wcześnie), a także umożliwienie dzieciom niezależnie od statusu materialnego korzystania z szerokiego wachlarza zajęć sportowych3.W Polsce w tym kierunku zmierza program budowy tzw. orlików).
Skuteczna prewencja zdrowotna powinna rozpoczynać się nie tylko w jak najwcześniejszej fazie rozwoju ewentualnej choroby, ale także już we wczesnej fazie życia człowieka, właściwie jeszcze przed jego urodzeniem. Badania prenatalne oraz popularyzacja właściwych zachowań matek w okresie okołoporodowym mają zasadnicze znaczenie dla rozwoju dziecka i jego podatności na choroby. W wielu krajach Europy korzystanie z tego typu badań jest standardem, podczas gdy w Polsce istnieją bariery nie tyle instytucjonalne, co mentalne, i to nie zawsze po stronie pacjentów, ale często także wśród lekarzy. Część z nich w obawie, że na skutek ewentualnej diagnozy uszkodzenia płodu rodzice mogą zdecydować się na aborcję, nie kieruje kobiet na odpowiednie badania. Zapomina się przy tym, że dzięki nim można wyeliminować jeszcze w okresie prenatalnym pewne poważne schorzenia i części dzieci uratować nie tylko zdrowie, ale i życie4.
Niestety, jak czytamy w raporcie o zdrowiu dzieci, zamówionym przez Rzecznika Praw Obywatelskich, Z opinii specjalistów, towarzystw naukowych (Polskie Towarzystwo Ginekologiczne, Polskie Towarzystwo Pediatryczne), organizacji pozarządowych (Fundacja „Rodzić po Ludzku”), a także z doniesień medialnych, wynika, iż w ostatnich latach pogorszyła się dostępność kobiet ciężarnych i rodzących oraz noworodków do adekwatnej do potrzeb opieki profilaktyczno-leczniczej. Jakczytamy dalej, Od 2001 roku zaprzestano realizacji programu optymalizacji opieki okołoporodowej, od 2003 roku Narodowy Fundusz Zdrowia zaprzestał finansowania świadczeń udzielanych w ramach szkół rodzenia, a także ograniczył do 7 dni od porodu bezpłatną hospitalizację matek karmiących piersią. Opieka profilaktyczna nad ciężarną, szczególnie w pierwszym trymestrze ciąży, jest w wielu rejonach kraju niezadowalająca5.
Zapobieganiu negatywnym procesom rozwojowym nie sprzyja także niski poziom instytucjonalizacji opieki nad dziećmi w wieku przedszkolnym i żłobkowym. Powszechne objęcie nią najmłodszych Polaków mogłoby ułatwić zdiagnozowanie w porę deficytów rozwojowych i zastosowanie środków zaradczych.
Szkoła (zdrowego) życia
Przestrzenią o dużym potencjale w kwestii profilaktyki zdrowia jest szkoła. Powrót medycyny szkolnej byłby sensownym krokiem, ponieważ szkoła to instytucja powszechna, więc umożliwia szerokie objęcie dzieci badaniami. Nie uzależnia ich szans od zamożności czy poziomu świadomości zdrowotnej rodziców, z którymi, jak wiadomo, bywa różnie. Nie wszystkie rodziny są w stanie czy chcą w porę zapewnić dzieciom dostęp do opieki profilaktycznej – raczej istnieje skłonność do udawania się do lekarza dopiero, gdy już wystąpi choroba.
Ryzyko nieobjęcia dziecka profilaktyką zdrowotną jest większe zwłaszcza w środowiskach o niskim kapitale społecznym, gdzie jednocześnie warunki życia mniej sprzyjają zachowaniu zdrowia. Medycyna szkolna mogłaby częściowo łagodzić te nierówności. Niestety w latach 90. zapoczątkowano proces jej likwidacji. Już na początku transformacji ze szkół zniknęli lekarze szkolni. Obecnie mają w nich być przynajmniej pielęgniarki, ale i z tym różnie bywa. Polskie Towarzystwo Pediatryczne apeluje od lat o przywrócenie opieki medycznej do szkół.
Jak stwierdza J. Szymborski, Jeśli dziś powszechnie uważa się, iż jednym z najważniejszych błędów polityki zdrowotnej okresu transformacji w Polsce była rozpoczęta w 1992 r. likwidacja medycyny szkolnej z „wyprowadzeniem” stomatologów i pediatrów ze szkół, to niezrozumiałe staje się niepodejmowanie przez Ministerstwo Zdrowia i Ministerstwo Edukacji Narodowej konkretnych kroków zaradczych6.
Szkoła powinna być wielofunkcyjną instytucją, za pośrednictwem której zaspokajana jest szeroka gama potrzeb dzieci i młodzieży. Aby jednak sprzyjała działaniom profilaktycznym, nie wystarczy obecność gabinetów lekarskich i pielęgniarskich. Konieczny jest także określony przekaz programowy, który rozwijałby u uczniów świadomość zdrowotną, w tym zawierał profilaktykę uzależnień. Szkoła jako instytucja, której racją bytu jest transmisja wiedzy, norm postępowania i kompetencji, wydaje się szczególnie predestynowana, by pełnić te funkcje w odniesieniu do samoopieki zdrowotnej. Pojawiają się wręcz postulaty powołania osobnego przedmiotu, „zdrowia”, który przekazywałby informacje o zdrowiu ludzkim, sposobach dbałości o nie oraz o czynnikach wpływających na jego zdrowie.
Obecnie elementy powyższych zagadnień pojawiają się w ramach innych przedmiotów. Zgodnie z obowiązującą podstawą programową, w przedmioty od godziny wychowawczej po chemię wpisane są wzmianki o aspektach zdrowotnych omawianych zagadnień. Czy to jednak wystarczy? Czy tak duże rozproszenie wiedzy zdrowotnej, przekazywanej zresztą w śladowych ilościach, nie spowoduje, że te informacje nie skupią na sobie odpowiedniej uwagi uczniów? Wprowadzenie wspomnianych treści jest słuszne, ale zapewne należałoby je uzupełnić o mocny akcent w postaci osobnej ścieżki przedmiotowej, która wzbogacałaby i porządkowała wiedzę zdobytą na innych lekcjach. Zdrowie człowieka to pewna całość, nie zaś zbiór wzajemnie niepowiązanych czynników; obecna podstawa programowa chyba nie do końca to uwzględnia.
Trzecim ważnym zadaniem zdrowotnym systemu edukacji (ale nie tylko jego) jest kształtowanie odpowiednich nawyków żywieniowych i sportowych. W krajach rozwiniętych otyłość jest traktowana jako poważna choroba cywilizacyjna, czemu poświęcone zostały raporty OECD na temat strategii profilaktycznych. Pod względem skali występowania tego problemu wśród najmłodszych pokoleń Polska nie jest na szczęście w czołówce, choć zjawisko to występuje również u nas.
Należymy za to do krajów europejskich o najwyższym poziomie niedożywienia dzieci i młodzieży. W odpowiedzi na ten problem podjęto szereg inicjatyw, w tym finansowanych ze środków publicznych. Przykładem jest prowadzony od 2004 r. przez Agencję Rynku Rolnego program „Szklanka mleka”, dotowany przez Unię Europejską. Jego celem jest zapewnienie dzieciom możliwości wypicia codziennie 0,25 l świeżego mleka, a tym samym promocja zdrowego odżywiania7.
W podobnym duchu działa od 2009 r. uruchomiony przez Komisję Europejską program „Owoce w szkole”, finansowany w 75% ze środków unijnych i w 25% z budżetu państwa. Jego adresatami są uczniowie klas I-III szkół podstawowych, a celem długoterminowa zmiana nawyków żywieniowych poprzez zwiększenie udziału owoców i warzyw w codziennej diecie8. Do programu przyłączyło się 8,6 tys. szkół (obejmuje 76% uprawnionych)9.
Cel akcji jest niewątpliwie słuszny, cieszy też jej skala, choć pamiętajmy, że program uruchomiono z inicjatywy UE, nie zaś naszej własnej. Tylko czy żeby dokonać długoterminowej zmiany nawyków wystarczą pierwsze trzy lata edukacji szkolnej? A co z uczniami starszych klas?
Wszystkie wspomniane wymiary – medycyna szkolna, programy żywieniowo-ruchowe, a także oddziaływania na świadomość zdrowotną – powinny stanowić komponenty całościowej polityki zdrowotno-edukacyjnej. Obecnie w Polsce nie tylko nie tworzą one skoordynowanej całości, ale realizacja poszczególnych elementów (zwłaszcza pierwszego z wymienionych) pozostawia wiele do życzenia.
Aby to zmienić, potrzebne jest przestawienie się na myślenie zadaniowe, zamiast resortowego. Celem strategicznym powinno być podniesienie kapitału ludzkiego wśród polskich uczniów w wielu aspektach, stąd potrzeba jeszcze silniejszego współdziałania dwóch głównych segmentów usług publicznych – służby zdrowia i oświaty. Poligonem doświadczalnym dla takiej polityki na większą skalę może okazać się program „Szkoły promujące zdrowie”10. Rozpoczęto go na mocy porozumienia między ministrem zdrowia, ministrem edukacji narodowej oraz ministrem sportu i turystyki w sprawie promocji zdrowia i profilaktyki problemów dzieci i młodzieży z dn. 23 listopada 2009 r. Jak wynika z informacji MEN, dotąd w programie wzięło udział 2000 szkół, spełniając określone kryteria11. W założeniach współpraca ma na celu wypracowanie dobrych praktyk, które następnie zostaną upowszechnione.
Marne szanse?
Profilaktyka i medycyna prewencyjna są kluczowe nie tylko w okresie najbardziej intensywnego rozwoju biologicznego i poznawczego, ale także w późniejszych fazach życia. Dziś mówi się o uczeniu przez całe życie, a kolejne publikacje z zakresu polityki społecznej próbują opisywać sytuację społeczną człowieka, uwzględniając zmienność jego potrzeb i możliwości na kolejnych etapach życia. Tworzenie zachęt do indywidualnej prewencji zdrowotnej i profilaktyki jest jednak trudne w odniesieniu do osób, które wyszły już z głównego systemu edukacji. Pojawiają się także dodatkowe bariery, związane z kształtem stosunków społecznych, w tym stosunków pracy.
Po pierwsze, realne możliwości powszechnego dbania o swoje zdrowie ogranicza fakt, że Polacy pracują średnio więcej niż mieszkańcy innych krajów Unii. Oznacza to, że mają mniej czasu i energii, by regularnie chodzić na badania czy prowadzić zdrowy, systematyczny tryb życia. Dodatkowo, ze względu na niski poziom instytucjonalizacji opieki nad osobami zależnymi, część zatrudnionych musi po pracy angażować się w powinności rodzinne w stopniu większym niż w wielu innych krajach. Prowadzi to do przeciążenia, a z drugiej strony do jeszcze większego skurczenia zasobów czasowych, które można wykorzystać na aktywność profilaktyczną.
Problemy te pogłębia niewielka skłonność pracodawców do takiego kształtowania czasu pracy, które jest korzystne dla pracownika. Niewielka elastyczność i sztywne godziny pracy sprawiają, że nie zawsze łatwo jest wygospodarować czas, by poddać się badaniom.
Osobny problem stanowi szczególny rozkwit w Polsce pozakodeksowych form zatrudnienia, powodujący rodzenie się warstwy określanej mianem prekariatu. O ile Kodeks pracy nakłada na pracodawcę obowiązek skierowania pracownika na badania profilaktyczne (wstępne, okresowe i kontrolne), zaś na pracownika – poddania się nim, o tyle wspomniane przepisy nie dotyczą osób zatrudnionych na umowy cywilne. Zazwyczaj nie obejmują ich również szkolenia BHP, co zwiększa zagrożenie dla ich (i nie tylko ich) zdrowia. Jednocześnie pracownicy ci pozbawieni są możliwości korzystania z urlopów, w tym zdrowotnych. W efekcie tląca się w organizmie choroba często może nie zostać zduszona w zarodku, tylko rozwinąć się u osób, które choć nie są zdrowe, to pracują (co nieraz zagraża także zdrowiu współpracowników). Mechanizm ten idzie zupełnie pod prąd idei profilaktyki, wczesnego reagowania i leczenia.
Czy możemy zatrzymać demontaż stosunków pracy opartych na umowie o pracę – to pytanie godne obszernej rozprawy. Być może niekorzystną sytuację mogłaby częściowo łagodzić moda na tzw. społeczną odpowiedzialność biznesu (CSR), a w ramach tego finansowanie pracownikom np. rodzinnych karnetów na basen lub szkoleń w zakresie profilaktyki określonych chorób12. Wprowadzenie takich działań na szerszą skalę będzie możliwe, jeśli pracodawcy zrozumieją, że nie tylko podnoszą one prestiż firmy, ale także zwiększają wydajność pracowników oraz ich przywiązanie do przedsiębiorstwa. Pytanie tylko, czy w ramach współczesnego kapitalizmu, w którym dominuje paradygmat uelastyczniania stosunków społecznych, powszechny może być model pracownika zachowującego przez lata zatrudnienie w tym samym przedsiębiorstwie i wiążącego z nim swą tożsamość. Elastyczny rynek pracy powoduje, że stosunki pracodawcy i pracownika mają niezbyt trwały charakter i w związku z tym motywacja do inwestowania w zatrudnionych jest niewysoka.
Abstrahując od tego, w jakim stopniu w ramach globalnej konkurencji ograniczanie zjawiska prekariatu leży w zasięgu możliwości podmiotów gospodarczych czy systemów krajowych, nietrudno dostrzec, że jest ono niekorzystne z punktu widzenia zdrowia pracownika i jego samoopieki zdrowotnej. Już sam fakt ciągłej niepewności o zachowanie pracy lub znalezienie następnej – przy skromnym zakresie działań kompensacyjnych ze strony publicznego zabezpieczenia społecznego – musi generować stres i oddziaływać niekorzystnie na zdrowie, a także na możliwości konsekwentnego dbania o nie. Aby móc świadomie kształtować swoje życie, co wymaga pewnej systematyczności, potrzeba minimum stabilizacji.
***
Po prześledzeniu powyższych zależności, aż ciśnie się na usta marksowska teza o determinowaniu świadomości przez byt. Przy obecnej sytuacji zawodowo-społecznej dużej części ludności zadowalająca świadomość zdrowotna ma niewielkie szanse szybko wykiełkować, zwłaszcza że jest słabo obecna w naszej kulturze. Jednocześnie barierą jest dezinstytucjonalizacja polityki społecznej na wielu polach. Część instytucji przez dwie dekady transformacji zmniejszyła zakres podmiotowy (przedszkola, żłobki, Kodeks pracy), część zaś, zachowując charakter powszechny, zmniejszyła zakres swoich funkcji (np. szkoła w kontekście opieki medycznej). Owa dezinstytucjonalizacja nie prowadzi – jak utrzymywali niektórzy – do „uspołecznienia”, lecz raczej do zmniejszenia możliwości realizacji praw społecznych. Widać to także na przykładzie prewencji zdrowotnej.
Powracamy tu do problemu poruszonego na początku: na ile mała obecność profilaktyki w Polsce jest kwestią indywidualnych wyborów obywateli, na ile rezultatem kulturowo-historycznych doświadczeń, do jakiego zaś stopnia skutkiem niekorzystnych uwarunkowań społeczno-ekonomicznych oraz instytucjonalnych? Zasygnalizowane procesy pokazują, że ta ostatnia grupa czynników powinna być w centrum naszego zainteresowania, jeśli chcemy zbadać głębsze bariery dla zastosowania profilaktyki zdrowotnej na szerszą skalę.
Rafał Bakalarczyk
Przypisy:
1 Danuta Seredyńska, Badania profilaktyczne jako element zachowań zdrowotnych (doniesienie z badań) [w:] Maria Kuchcińska (red.), „Zdrowie człowieka i jego edukacja gerontologiczna”, Bydgoszcz 2004, s. 25.
2 Tamże, s. 23.
3 Por. Rafał Bakalarczyk, Zdrowy rozsądek zza morza, „Obywatel” nr 2(49)/2010.
4 Por. Martyna Bunda, Badania prenatalne. Nakazać czy zakazać?,„Polityka”, 22 sierpnia 2009 r.
5 Zdrowie dzieci i młodzieży w Polsce, raport RPO, Warszawa 2008.
6 Janusz Szymborski, Zdrowie – zapomniany priorytet, „Polityka Społeczna”, wrzesień 2009.
7 http://www.mlekowszkole.pl/index.php?show=szklanka&dzial=program
8 http://www.owocewszkole.com/
9 Owoce i warzywa przy szkolnej tablicy, „Dziennik Gazeta Prawna”, 6-8 maja 2011 r.
10 http://www.ore.edu.pl/index.php?option=com_content&view=article&id=556&Itemid=1105
11 http://www.men.gov.pl/index.php?option=com_content&view=article&id=1846%3Aszkoa-promujca-zdrowie&catid=119%3Aycie-szkoy-aktualnoci&Itemid=2
12 Szerzej kwestię CSR w kontekście zdrowia omawia Anna Daria Nowacka w tekście Społeczna Odpowiedzialność Biznesu a zdrowie [w:] Małgorzata Bonikowska, Mirosław Grewiński (red.), „Usługi społecznie odpowiedzialnego biznesu”, Warszawa 2011.

 Patronite
Patronite

